Атопический дерматит: причины, диагностика, лечение
Что такое атопический дерматит (АтД)
Атопический дерматит (АД, АтД) – хроническое рецидивирующее дерматологическое заболевание. Основной симптом – кожный зуд, интенсивность которого существенно ухудшает качество жизни больного. Отмечается сухость и раздражение кожи, на месте которого образуются мокнущие лишаеподобные папулы (узелки). В большинстве случаев атопическая экзема появляется в раннем детстве. По статистике, болезнью страдает 1/5 населения развитых стран. С проблемой сталкиваются 20% детей первого года жизни и 2-8% взрослых, преимущественно женщины. Подавляющая часть пациентов проживает в городах.
Несмотря на то, что АтД – распространенное явление, патофизиология процесса плохо изучена. Мнения ученых претерпевают изменения по мере расширения знаний о молекулярных механизмах, которые лежат в основе заболевания. Клинические и эпидемиологические исследователи работают над биомаркерами атопического дерматита, совершенствуют терапевтические подходы.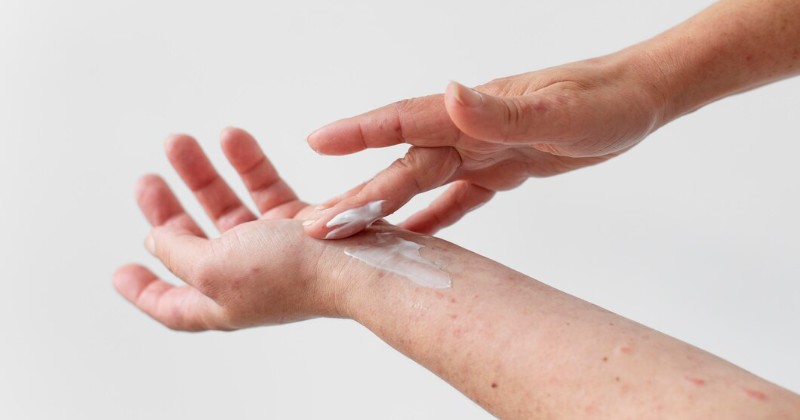
Причины возникновения АтД и факторы риска
Наследственная предрасположенность играет значительную роль в этиологии недуга. Исследователями обнаружены хромосомные локусы, связанные с атопией. Ген филаггрин определяет врожденный дефект эпидермального барьера. Пациенты с мутациями и без них отличаются течением заболевания и клинической картиной. Кожную реакцию, основанную на «запрограммированных» процессах, называют диатезом.
Эндогенные причины. 80% заболевших имеют повышенный уровень антител IgE к общеизвестным аллергенам. В группе риска:
- Люди с пищевой непереносимостью. К распространенным атопенам (экологическим аллергенам) относятся: молоко, цитрусовые, куриные яйца, рыба, пшеница, соя. Доказано, что аллергия имеет значение в патологическом механизме АД. Чаще всего взаимосвязь выявляется у грудных детей.
- Пациенты с дыхательной аллергией и астмой. Клещи домашней пыли питаются сухим эпидермисом. По сравнению с тканями здоровых людей, отслоившаяся кожа больных АтД отличается повышенной питательной ценностью и обеспечивает условия для развития членистоногих. Заслуживают внимания аллергены, источник которых – кошки и собаки. Пыльца растений также становится причиной обострения симптомов.
Климатические условия. Повышенная и пониженная температура, а также влажность воздуха воздействуют на кожно-эпидермальный барьер. Люди, проживающие в климатических поясах, не требующих отопления помещений, реже сталкиваются с проблемой. Чем выше среднегодовая температура, тем ниже распространенность заболевания среди детей. Регулярное переохлаждение увеличивает шанс знакомства с АД.
Стресс ухудшает течение АтД, поэтому до недавнего времени болезнь классифицировали как нейродермит. Хроническое напряжение затягивает борьбу с недугом, а психосоматический фактор ускоряет развитие симптомов. Нагрузка на нервную систему нарушает цитокиновую среду организма, снижает устойчивость к кожным инфекциям. По этой причине для больных атопическим дерматитом важна эмоциональная стабильность.
Антибиотики, витамины, сульфаниламиды (стрептоцид и аналоги), производные пиразолона (анальгин, темпалгин, баралгин и др.) – группы лекарств атопенов.
Патогенез атопического дерматита
Причины высыпаний до конца неизвестны. Исследования воспалительного процесса выявили комплекс сочетающихся провоцирующих факторов:
- генетическая предрасположенность;
- иммунный ответ на взаимодействие с окружающей средой;
- инфекционные триггеры.
Учеными идентифицировано 62 гена, связанных с АтД, большинство из которых кодируют белки кожного барьера. Если один из родителей страдает дерматитом, шансы, что ребенок не столкнется с болезнью сводятся к минимуму. Приблизительно 20% женщин с установленным диагнозом имеют врожденный атопический дерматит.
Индивидуальная предрасположенность заключается в кожной реакции на контакт со специфическими веществами – аллергенами. В норме кожно-эпидермальный барьер удерживает воду внутри клеток, служит биологической защитой от внешних раздражителей. «Поломки», причина которых в дефектах врожденного иммунитета, прерывают эти процессы. Дисфункция при АД – результат дефицита структурных белков и липидов кожи. Блокировка естественной гидратации и отсутствие препятствий для проникновения инородных веществ – провокаторы заболевания. Патология начинается, когда через разрушенный эпидермальный барьер в организм попадают аллергены, которые провоцируют экземные поражения.
Сезонные климатические изменения и образ жизни способствуют возникновению АтД. Исследования показали, что 85% взрослых чувствительны к клещам домашней пыли. Этим объясняется наличие специфических иммуноглобулинов IgE в сыворотке крови без клинических проявлений аллергии. К другим факторам относится городская среда с сопутствующей экологией и чрезмерное использование щелочного мыла.
Изучение тканей кожи при диагностированном атопическом дерматите показало дефицит антимикробных пептидов, необходимых для противостояния вирусным инфекциям. Т.о. возникает предрасположенность кожи к воспалению.
Атопический дерматит у детей
Выделяют 3 периода АтД с типичной морфологией:
- младенческий (в возрасте до 2 лет): струпья и симметричные экссудативные изменения локализуются на голове, лице, ягодицах и конечностях;
- детский (до 11 лет): папулы и эритематозные поражения возникают на шее, конечностях, в кожных складках и местах сгиба суставов;
- подростковый (с 12 лет): узелковые воспаления и утолщения кожи располагаются на локтях, коленях, затылке и тыльной поверхности кистей.
Различают 4 стадии заболевания:
- Начальная – характеризуется покраснением, припухлостью и шелушением кожи в области щек. При своевременно начатом лечении проходит бесследно. Упущенное время и ошибки терапии приводят к обострению и прогрессированию болезни.
- Выраженная – на этом этапе происходят кожные изменения. Стадии свойственны 2 фазы: острая и хроническая.
- Ремиссия – уменьшение или исчезновение признаков АД. Фаза длится от пары недель до нескольких лет.
- Выздоровление – симптомы отсутствуют 3 года.
В соответствии с клинической картиной поражений АтД делят на 3 формы:
- локализованную, когда площадь воспаления ограничена 10% кожного покрова;
- распространенную, если суммарное поражение равно 10–50% тела;
- диффузную, при которой площадь затронутых болезнью участков превышает 50% кожной ткани.
Случаи тяжелого течения АтД протекают без перехода в стадию ремиссии. Проявления заболевания сопровождают пациента на протяжении жизни.
Симптомы детского атопического дерматита
Болезнь проявляется повышенной чувствительностью кожи. Ребенок расчесывает пораженные участки, что приводит к воспалению и образованию ран.
К распространенными симптомами АД относятся:
- зудящие пятна;
- сухость кожи;
- характерная для возраста локализация;
- «рыбья чешуя» и струпья;
- рецидивирующее течение;
Из-за постоянного жжения и зуда у ребенка возможны проблемы со сном.
Диагностика АтД у детей
Атопический дерматит вызывает симптомы, схожие с другими дерматологическими заболеваниями, поэтому важна дифференциальная диагностика. В связи с обширным патогенезом выделяют основные и дополнительные критерии.
К основным признакам относятся:
- зудящая кожа;
- хронические и рецидивирующие поражения;
- типичная морфология;
- положительный анамнез семейной атопии;
Дополнительные критерии:
- сухость (ксероз) кожи;
- склонность к прыщам на руках и ногах;
- зуд при потоотделении;
- шишки вокруг волосяных фолликулов;
- кожная реакция на стресс;
- пищевая аллергия;
- непереносимость шерсти животных;
- рецидивирующий конъюнктивит;
- изменение цвета век и потемнения вокруг глазниц;
- катаракта;
Для постановки диагноза требуется наличие 3 основных и не менее 3 дополнительных признаков.
Лабораторные исследования:
- Общий анализ крови. Повышенный уровень эозинофилов свидетельствует в пользу атопического дерматита.
- Измерение концентрации в сыворотке общего и антигенспецифического иммуноглобулина E. Увеличенный показатель подкрепляет предположение врача.
- Кожный тест. Выявляет реакцию на аллергены.
В некоторых случаях для дифференциальной диагностики выполняют биопсию или прибегают к дерматоскопии – осмотру кожи под микроскопом.
Лечение атопического дерматита
В зависимости от формы заболевания прибегают к медикаментозной и немедикаментозной терапии. Залог успеха состоит в сотрудничестве пациента с дерматологом, аллергологом, психологом и диетологом.
Предпочтение отдают долгосрочной поддерживающей терапии, эффективность которой превосходит лечение в ответ на обострение. Пациентам советуют ограничить контакт с аллергенами, нормализовать психоэмоциональное состояние, наладить здоровый образ жизни.
Увлажнение
Коже с АтД свойственны субклинические дефекты эпидермального барьера и признаки воспаления. Ежедневное применение увлажняющих средств, в том числе на не затронутых дерматитом участках, рекомендовано пациентам с легкой, средней и тяжелой формой АтД. Это помогает больному контролировать обострение, минимизирует потребность в топических стероидных препаратах.
Увлажнение снижает трансэпидермальную потерю воды, поддерживает влажность на необходимом для восстановления поврежденного кожного барьера уровне. В зависимости от предпочтений пациента, локализации ран и степени сухости (патологического ксероза) применяют крем, лосьон или мазь. Препараты смягчают воспаленные участки, уменьшают зуд, обеспечивают противовоспалительный эффект. Мочевина – один из компонентов этого типа продуктов – поддерживает надлежащий уровень гидратации рогового слоя. Вещество наносят на тело 3-4 раза в день после каждого контакта с водой.
Лекарственная терапия первой линии
Кортикостероиды – препараты с доказанной эффективностью при АД у взрослых и детей. Оказывают мощное противовоспалительное, иммунодепрессивное и антипролиферативное действие. Лечение проходит под наблюдением врача. Выбор формы зависит от характера поражений. Средства безопасны при строгом соблюдении инструкции.
Использование этой лекарственной группы на коже лица ограничено. Применение местных и системных кортикостероидов на постоянной основе недопустимо из-за побочных эффектов, таких как угнетение функции надпочечников, розацеа, атрофии дермы и других. После исчезновения симптомов рекомендовано снизить дозировку, затем перейти к поддерживающей терапии.
Вторая группа препаратов местного действия называется ингибиторы кальциневрина. Это иммуномодуляторы с клинически доказанной результативностью. Такролимус и Пимекролимус – самые известные представители семейства – не вредят пациенту в долгосрочной перспективе. Средства защищают кожный барьер, ослабленный длительным применением топических стероидов, но вызывают кратковременный зуд или жжение в месте нанесения.
Лекарственная терапия второй линии
Хронический АтД приводит к осложнениям в виде бактериальных, грибковых и вирусных суперинфекций. Установлено, что пораженная атопическим дерматитом кожа восприимчива к колонизации золотистым стафилококком, который усугубляет зуд. Краткосрочное местное противомикробное лечение рассматривается как необходимое дополнение в стратегии выздоровления. Продолжительное использование таких препаратов вызывает резистентность.
Отдельные врачи назначают антибиотики с противовоспалительными свойствами. Суперинфекцию, вызванную вирусом простого герпеса, лечат ацикловиром и производными. Грибковым инвазиям противостоят местные или системные препараты с содержанием азольных агентов.
В ответ на расчесывание высвобождается гистамин, увеличивающий зуд. Это нарушает качество сна пациента, поэтому антигистаминные препараты 1-го и 2-го поколения также используют во второй линии терапии. Применяется и пероральная седация.
Фототерапия
Не поддающиеся контролю лекарственными средствами случаи атопического дерматита с обширными поражениями тела требуют фототерапии ультрафиолетом. Пациент посещает сеансы на протяжении пары-тройки месяцев с периодичностью 2-3 раза в неделю.
УФ-излучение способствует утолщению рогового слоя, что предотвращает проникновение инородных веществ из окружающей среды. Благодаря антимикробным свойствам методики происходит ингибирование бактерий. Фототерапия способствует иммуносупрессии в коже путем распада инфильтрирующих клеток и изменения продукции цитокинов.
Уход за кожей при атопическом дерматите
АД – трудноизлечивое заболевание. Невнимание больного к воздействию специфических аллергенов или неадекватный уход грозит рецидивом.
Контакт с водой сводят к минимуму. Диагноз предполагает тщательный подбор косметики и очищающих средств. В душе используют мягкие гели или масла без содержания лаурилсульфата натрия, который сушит кожу. Благоприятное воздействие оказывает жидкое мыло на основе сульфидов. Жиры, входящие в состав препаратов, могут быть животными (ланолин, эуцерин), растительными (оливковое, арахисовое, масло какао), минеральными (парафин, белый вазелин, силиконовое масло).
При уходе за атопичной кожей придерживаются правила: в течение 5 минут после душа, ванны или мытья рук на тело наносят интенсивно увлажняющий лосьон. Смягчающие свойства сохраняются в течение 4-6 часов. В составе такого косметического средства омега-3 и омега-6 жирные кислоты, а также липиды, которые оставляют на коже защитную пленку. Обращают внимание на содержание спирта и потенциальных аллергенов, т.е. красителей и ароматизаторов. Наличие этих веществ – повод отказаться от покупки.
Дерматологи советуют людям, страдающим АтД, отдавать предпочтение продуктам, в состав которых входят местные анестетики, такие как 3% полидоканол. Например, препараты серии «Неотанин» быстро и эффективно снимают зуд. Благотворное влияние оказывают вещества, восстанавливающие структуру и функцию эпидермиса, например, витамины А, С, К или ниацин.
Косметика для пациентов с атопическим дерматитом, помимо смягчающих средств, содержит дополнительные увлажняющие ингредиенты, такие как глицерин, молочная кислота, масло карите. Продукция обогащена соединениями с противозудным действием: экстрактом семян тыквы, дикалиевой солью глицирризиновой кислоты, а также веществами с обеззараживающим эффектом – триклозаном и хлоридом бензалкония.
Для стирки выбирают бесфосфатные порошки и моющие средства, предназначенные для детей и аллергиков. Кондиционеры для белья не используют. Минимальное количество полосканий – два. Так снижают риск возникновения раздражения.
Человеку с АтД в анамнезе не рекомендовано носить облегающую одежду. Избегают тканей, способствующих чрезмерному потоотделению и перегреванию. В приоритете изделия из 100% хлопка, тогда как шерсть под запретом.
Соблюдение правил продлевает период ремиссии и улучшает качество жизни.
Вам также может быть интересно